As vacinas estão entre as intervenções médicas mais importantes da história da saúde pública. Em vez de esperar que uma infecção natural exponha o organismo a um agente perigoso, a vacinação apresenta ao sistema imune um antígeno em condições controladas, permitindo que células de defesa reconheçam aquele material e desenvolvam uma resposta protetora.
Em vacinas produzidas com vírus inativados, o agente infeccioso perde a capacidade de causar a doença, mas mantém estruturas capazes de serem reconhecidas pelo sistema imune. O detalhe importante é que o antígeno não atua como uma molécula de defesa pronta. Ele funciona como um estímulo: a partir dele, o organismo mobiliza células do sistema imune e passa a produzir anticorpos capazes de reconhecer componentes virais.
Questão
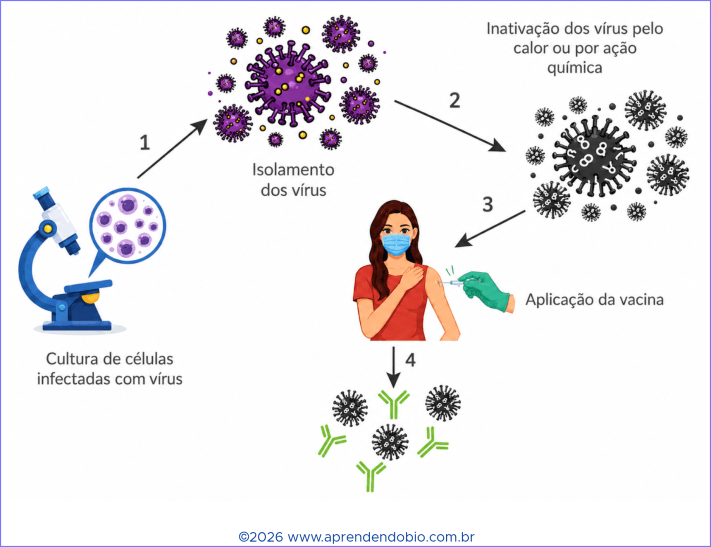
A produção de vacinas exige uma sequência de procedimentos, além do cumprimento estrito de verificações de segurança. No esquema, estão demonstradas as etapas básicas realizadas para a fabricação de uma vacina utilizando a tecnologia tradicional e o efeito dela no organismo.
O antígeno utilizado na vacina causa um efeito protetor contra o vírus porque
A) mata o vírus pela ligação.
B) aglutina o vírus por associação.
C) contém imunoglobulinas de defesa.
D) induz a produção de proteínas neutralizadoras.
E) mantém a quantidade de anticorpos preexistentes.
Comentários
Vacinas virais inativadas são preparações produzidas a partir de partículas virais que passaram por processos físicos ou químicos capazes de eliminar sua capacidade infecciosa. Em termos simples, o vírus deixa de conseguir se multiplicar dentro das células e de provocar a doença, mas continua preservando componentes moleculares reconhecíveis pelo sistema imune. Em muitas vacinas desse tipo, a inativação pode envolver calor, substâncias químicas ou outros procedimentos controlados que alteram a viabilidade do vírus sem apagar completamente as estruturas que funcionam como sinais de reconhecimento imunológico.
Uma vacina inativada não depende de um vírus vivo se replicando no organismo. O material viral aplicado funciona principalmente como fonte de antígenos. Antígenos são moléculas, ou partes de moléculas, reconhecidas pelo sistema imune como elementos estranhos ao organismo. No caso dos vírus, proteínas de superfície, fragmentos proteicos e outras estruturas associadas à partícula viral podem atuar como antígenos. A resposta imune começa justamente a partir desse reconhecimento molecular: células de defesa entram em contato com componentes virais específicos e passam a organizar uma resposta dirigida contra eles.
Antígeno e anticorpo são termos próximos no estudo da imunologia, mas designam coisas diferentes. O antígeno é o alvo reconhecido pela resposta imune. O anticorpo é uma proteína produzida pelo organismo em resposta ao contato com o antígeno. Na vacinação, o organismo entra em contato com um material antigênico em condição controlada e, a partir desse encontro, mobiliza células capazes de produzir moléculas de defesa específicas. A proteção não está simplesmente no material aplicado, mas na resposta biológica construída a partir dele.
Os anticorpos, também chamados imunoglobulinas, são proteínas produzidas por plasmócitos, células derivadas dos linfócitos B. Sua estrutura geral tem forma aproximada de Y, com cadeias proteicas organizadas de modo a formar regiões de ligação nas extremidades. Essas extremidades reconhecem partes específicas do antígeno, chamadas determinantes antigênicos ou epítopos. A ligação entre anticorpo e antígeno depende de compatibilidade molecular: forma, cargas elétricas e interações químicas contribuem para que determinado anticorpo se ajuste melhor a determinado alvo.
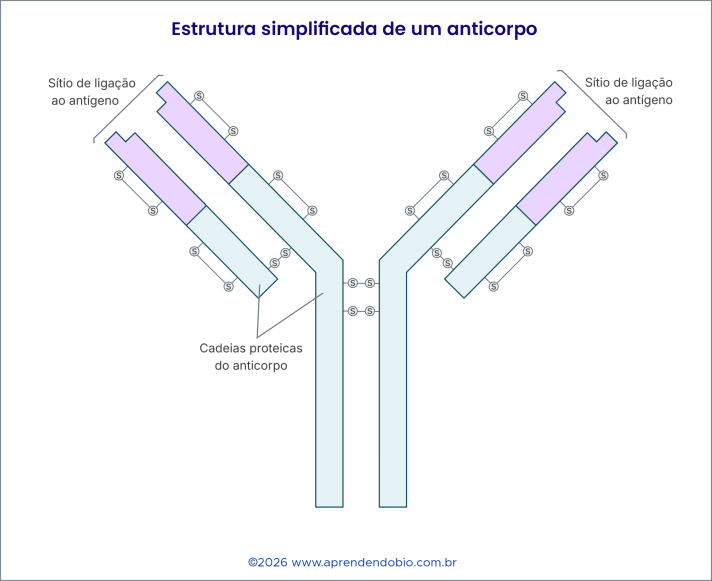
Na Figura 1, os sítios de ligação ao antígeno aparecem nas extremidades superiores da molécula. Essas regiões explicam a especificidade da resposta humoral. Um anticorpo não reconhece qualquer estrutura de modo indiferenciado; ele se liga com maior afinidade a determinados alvos moleculares. As cadeias proteicas formam a estrutura geral da imunoglobulina, enquanto as extremidades destacadas permitem o reconhecimento específico do antígeno. Por isso, quando o organismo produz anticorpos contra componentes de um vírus, a resposta tende a ser dirigida contra estruturas virais particulares.
A produção de anticorpos depende da resposta imune adaptativa, especialmente da resposta humoral. Nessa resposta, células apresentadoras de antígeno captam material estranho, processam esse material e exibem fragmentos antigênicos associados a moléculas de apresentação em sua superfície. Macrófagos, células dendríticas e linfócitos B podem atuar como células apresentadoras de antígeno. O nome é bastante literal: essas células colocam fragmentos do antígeno em uma forma que pode ser reconhecida por linfócitos T.
Os linfócitos T auxiliares recebem esse nome porque não são os principais produtores de anticorpos, mas ajudam a coordenar a resposta imune. Eles reconhecem antígenos apresentados por outras células e liberam sinais químicos, como citocinas, que favorecem a ativação e a proliferação de linfócitos B. A atuação do linfócito T auxiliar é uma espécie de autorização biológica refinada: ele contribui para que a resposta não dependa apenas do encontro direto entre um linfócito B e um antígeno, mas de uma comunicação celular mais segura e regulada.
Quando um linfócito B com receptor compatível encontra o antígeno e recebe sinais adequados de ativação, ele entra em multiplicação clonal. Isso significa que uma célula específica, selecionada por reconhecer determinado antígeno, origina várias células com a mesma especificidade básica. Parte dessas células se diferencia em plasmócitos, que passam a secretar grandes quantidades de anticorpos. Outra parte pode originar células de memória, capazes de persistir por mais tempo e responder com maior rapidez em contatos posteriores com o mesmo antígeno.
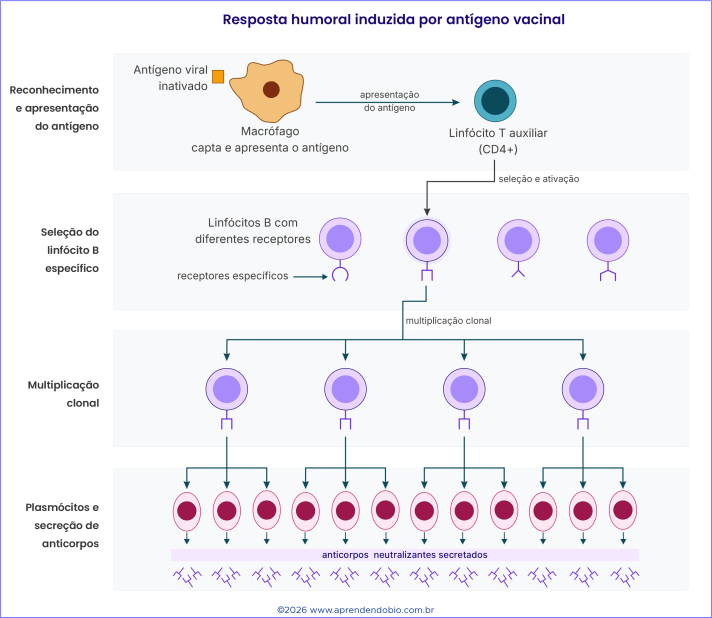
Na Figura 2, o antígeno viral inativado é captado e apresentado, o linfócito T auxiliar participa da ativação da resposta, e linfócitos B específicos são selecionados. A expressão “linfócitos B com diferentes receptores” indica que o organismo possui muitos clones de linfócitos B, cada um com receptores capazes de reconhecer alvos diferentes. Apenas aqueles compatíveis com o antígeno recebem estímulos adequados para proliferar. Essa seleção evita uma resposta aleatória e permite que a produção de anticorpos seja dirigida contra o alvo reconhecido.
A multiplicação clonal aumenta o número de células capazes de responder ao mesmo antígeno. Depois, a diferenciação em plasmócitos transforma parte desses clones em células secretoras de anticorpos. O resultado final é a presença de anticorpos circulantes capazes de se ligar a estruturas do agente viral. Quando esses anticorpos impedem uma etapa necessária para a infecção, recebem o nome de anticorpos neutralizantes.
A neutralização viral ocorre quando anticorpos se ligam a regiões da partícula viral envolvidas na adesão ou entrada na célula hospedeira. Muitos vírus dependem de proteínas de superfície para se ligar a receptores celulares. Essa ligação funciona como uma etapa de reconhecimento entre vírus e célula. Se os anticorpos se ligam justamente a essas proteínas virais, podem impedir o contato adequado com os receptores da célula hospedeira. A partícula viral fica funcionalmente bloqueada, mesmo que continue fisicamente presente.
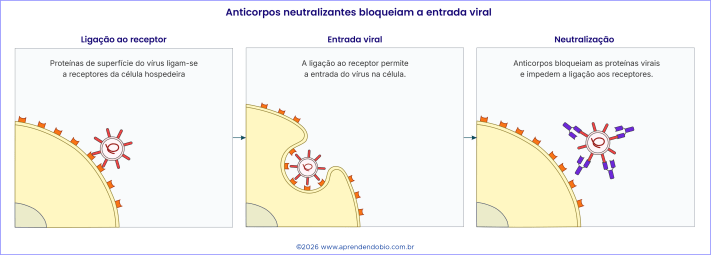
Na Figura 3, a ligação inicial entre proteínas virais e receptores celulares representa uma etapa necessária para a entrada do vírus. Quando essa interação ocorre, a célula pode internalizar a partícula viral ou permitir outro mecanismo de entrada, dependendo do tipo de vírus. A neutralização interfere antes que o ciclo infeccioso se estabeleça. Anticorpos aderidos às proteínas de superfície viral bloqueiam as regiões de contato com os receptores celulares. Sem esse encaixe, o vírus perde a possibilidade de iniciar a infecção naquela célula.
A neutralização não deve ser entendida como destruição direta do vírus pelo anticorpo. Anticorpos são proteínas de reconhecimento e ligação; não são células fagocitárias nem enzimas capazes de degradar diretamente partículas virais. Em muitas situações, a ligação entre anticorpo e antígeno também favorece a ação de outros componentes da imunidade, como fagócitos e sistema complemento. Quando se fala em anticorpos neutralizantes, porém, o efeito protetor está na interferência sobre uma etapa necessária da infecção: a partícula viral fica impedida de se ligar adequadamente à célula hospedeira ou de entrar nela.
Outra distinção importante em imunologia é a diferença entre imunização ativa e imunização passiva. Na imunização ativa, o próprio organismo constrói a resposta imune após contato com um antígeno. Vacinas pertencem a esse grupo porque apresentam antígenos e induzem ativação celular, produção de anticorpos e, em muitos casos, formação de memória imunológica. A resposta não aparece pronta; ela é construída pelo sistema imune do indivíduo vacinado.
Na imunização passiva, a lógica é diferente. O organismo recebe anticorpos já formados, produzidos por outro indivíduo, por outro organismo ou por tecnologia laboratorial. Soros terapêuticos são exemplos clássicos. A proteção pode ser rápida, porque as imunoglobulinas já estão disponíveis para se ligar ao alvo. No entanto, como o organismo receptor não passou necessariamente por ativação completa contra aquele antígeno, a memória imunológica duradoura tende a não ser estabelecida da mesma forma.
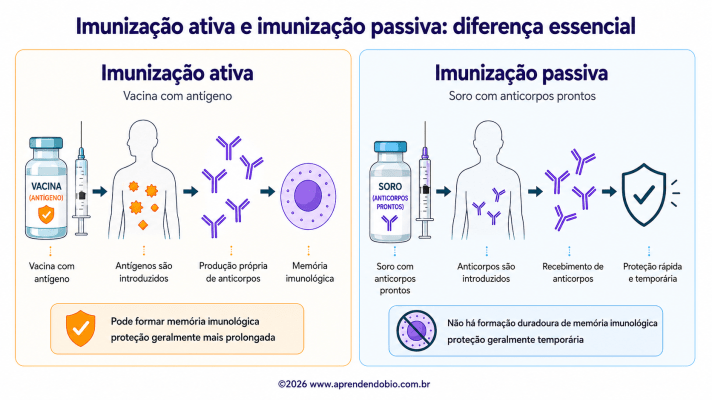
Na imunização ativa representada na Figura 4, o antígeno vacinal entra no organismo e desencadeia produção própria de anticorpos. A presença de memória imunológica indica que a resposta pode deixar células preparadas para contatos posteriores com o mesmo antígeno. Na imunização passiva, anticorpos prontos são introduzidos no organismo. A proteção tende a ocorrer mais rapidamente, mas depende da permanência dessas moléculas no corpo. Quando os anticorpos recebidos são degradados ou eliminados, a proteção diminui, pois não houve a mesma formação duradoura de células de memória.
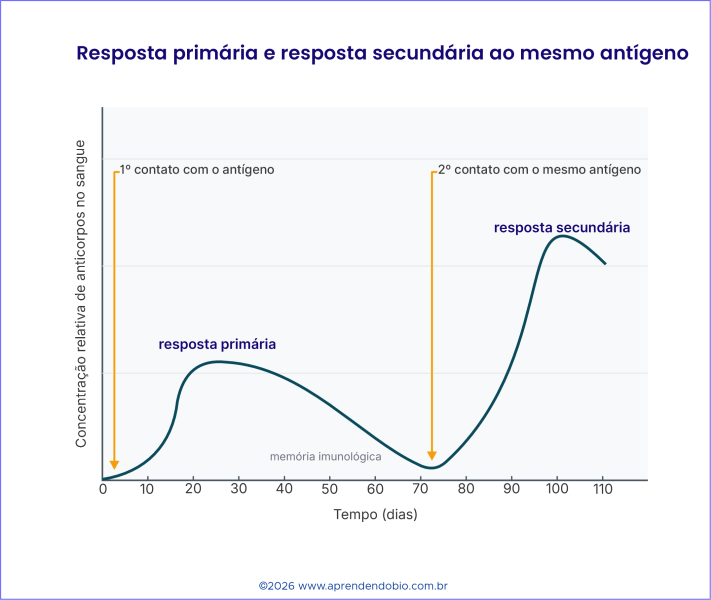
A memória imunológica é uma das propriedades mais importantes da resposta adaptativa. Depois do primeiro contato com um antígeno, o organismo pode manter linfócitos de memória específicos. Essas células não são apenas “lembranças” abstratas; são populações celulares reais, capazes de sobreviver por períodos prolongados e responder de modo mais eficiente quando reencontram o mesmo alvo. A especificidade permanece: a memória formada contra um antígeno melhora a resposta contra aquele antígeno ou contra estruturas muito semelhantes, não contra qualquer agente infeccioso.
Na Figura 5, o primeiro contato com o antígeno leva a uma resposta primária. A concentração de anticorpos aumenta lentamente porque várias etapas precisam ocorrer: reconhecimento do antígeno, ativação de linfócitos, expansão clonal e diferenciação em plasmócitos. O pico inicial é mais moderado e, após algum tempo, a concentração de anticorpos diminui. Durante esse processo, entretanto, células de memória podem ser formadas.
No segundo contato com o mesmo antígeno, a resposta secundária é mais rápida e mais intensa. Linfócitos de memória já selecionados anteriormente entram em ação com menor atraso. A multiplicação celular e a diferenciação em plasmócitos ocorrem de modo mais eficiente, levando a uma elevação mais acentuada da concentração de anticorpos. Essa diferença entre resposta primária e secundária ajuda a compreender a lógica biológica das doses de reforço: reapresentar o antígeno pode ampliar e consolidar a resposta imune contra o mesmo alvo.
A vacinação com vírus inativado, portanto, reúne vários princípios da imunologia adaptativa. O vírus inativado fornece antígenos sem manter a capacidade infecciosa. Esses antígenos são reconhecidos por células do sistema imune, favorecem a ativação de linfócitos específicos e estimulam a produção de anticorpos. Entre os anticorpos produzidos, alguns podem neutralizar partículas virais ao bloquear a ligação com receptores celulares. Quando a resposta deixa células de memória, contatos posteriores com o mesmo antígeno tendem a gerar produção de anticorpos mais rápida e intensa.
Resolução
A proteção conferida por uma vacina inativada depende da diferença entre apresentar um antígeno e fornecer anticorpos prontos. O antígeno não é uma molécula de defesa já formada. Ele é o componente reconhecido pelo sistema imune e funciona como estímulo para que o organismo produza sua própria resposta.
No esquema, os vírus são cultivados, isolados e depois inativados. A inativação retira a capacidade infecciosa da partícula viral, impedindo que o vírus mantenha condições de se multiplicar nas células e provocar a doença. Ao mesmo tempo, componentes virais permanecem reconhecíveis pelo sistema imunológico. Esses componentes funcionam como antígenos.
Depois da aplicação da vacina, o organismo entra em contato com antígenos virais em condição controlada. A partir desse contato, células do sistema imune reconhecem o material estranho, ativam linfócitos específicos e estimulam a produção de anticorpos. Entre os anticorpos produzidos, alguns podem ser neutralizantes, pois se ligam a estruturas virais e impedem etapas necessárias à infecção, como a ligação do vírus à célula hospedeira ou sua entrada nela.
A alternativa A afirma que o antígeno “mata o vírus pela ligação”. Esta informação está errada porque atribui ao antígeno uma função que ele não exerce. O antígeno é o alvo reconhecido pelo sistema imune, não uma molécula de ataque que destrói diretamente o vírus. Quem se liga a estruturas antigênicas do vírus são os anticorpos produzidos pelo organismo.
A alternativa B fala em aglutinar o vírus por associação. A aglutinação pode aparecer em certas respostas imunológicas, quando anticorpos promovem agrupamento de partículas ou células. No entanto, a questão não está tratando desse tipo de efeito físico. O mecanismo protetor destacado pelo esquema é a resposta induzida pela vacina: o antígeno estimula o organismo a produzir moléculas de defesa específicas.
A alternativa C afirma que o antígeno contém imunoglobulinas de defesa. Aqui ocorre uma inversão dos papéis biológicos. Imunoglobulinas são anticorpos. Anticorpos não são o mesmo que antígenos. Em uma vacina tradicional com vírus inativado, o material aplicado apresenta antígenos ao sistema imune; a produção de imunoglobulinas ocorre depois, como resposta do próprio organismo.
A alternativa D afirma que o antígeno induz a produção de proteínas neutralizadoras. Essa é a explicação correta. Anticorpos são proteínas, e anticorpos neutralizantes podem bloquear a ação do vírus ao se ligarem a regiões necessárias para a infecção. Portanto, o efeito protetor não vem de uma ação direta do antígeno contra o vírus, mas da resposta imune que o antígeno desencadeia.
A alternativa E diz que o antígeno mantém a quantidade de anticorpos preexistentes. Essa ideia também não corresponde ao funcionamento da vacinação. A vacina não atua preservando anticorpos que já estavam no corpo. O papel do antígeno vacinal é estimular uma resposta específica, com produção de anticorpos e, em muitos casos, formação de memória imunológica.
Assim, a lógica é: o vírus inativado mantém antígenos reconhecíveis; esses antígenos estimulam o sistema imune; o organismo produz anticorpos; parte desses anticorpos pode neutralizar o vírus. Por isso, o gabarito é a alternativa D.
Perguntas frequentes
O que é uma vacina inativada?
Uma vacina inativada é produzida com microrganismos, ou partes deles, que perderam a capacidade de causar infecção. No caso de uma vacina viral inativada, o vírus não consegue se multiplicar nas células nem provocar a doença, mas ainda conserva componentes capazes de serem reconhecidos pelo sistema imune como antígenos.
Qual é a diferença entre antígeno e anticorpo?
O antígeno é a estrutura reconhecida pelo sistema imune como estranha ao organismo. O anticorpo é uma proteína produzida pelo próprio organismo em resposta ao contato com o antígeno. Em uma vacina, o antígeno funciona como estímulo; os anticorpos surgem depois, como parte da resposta imune.
A vacina inativada contém anticorpos prontos?
Não. Uma vacina inativada não se caracteriza por fornecer anticorpos prontos. Ela apresenta antígenos ao sistema imune para estimular a produção própria de anticorpos. Quem recebe anticorpos prontos está passando por imunização passiva, como ocorre em alguns soros terapêuticos.
O que são anticorpos neutralizantes?
Anticorpos neutralizantes são anticorpos capazes de se ligar a regiões do vírus envolvidas na infecção das células. Ao se ligarem a essas regiões, podem impedir que o vírus se conecte aos receptores celulares ou entre na célula hospedeira. Assim, reduzem a capacidade do vírus de iniciar o ciclo infeccioso.
Qual é a diferença entre imunização ativa e imunização passiva?
Na imunização ativa, o organismo entra em contato com um antígeno e produz sua própria resposta imune, como ocorre na vacinação. Na imunização passiva, o organismo recebe anticorpos prontos, como ocorre em alguns soros. A imunização ativa tende a favorecer memória imunológica; a passiva costuma ter efeito mais rápido, porém geralmente temporário.
Continue estudando Imunologia
Para aprofundar os conceitos trabalhados nesta resolução, continue pelos conteúdos abaixo. Eles ajudam a diferenciar vacinas, soros, antígenos, resposta imune e doenças infecciosas em situações próximas às que aparecem no ENEM.
Continue acompanhando
Quando a leitura biológica se torna mais precisa, a prova deixa de parecer um conjunto de alternativas parecidas e passa a revelar com mais nitidez o mecanismo que sustenta a resposta. É esse tipo de compreensão que o Aprendendo Biologia procura desenvolver: uma leitura clara, didática e rigorosa, capaz de transformar a resolução de uma questão em aprendizado reaproveitável.
Gostou do conteúdo?
Se este material ajudou você a compreender melhor a lógica biológica da questão, considere apoiar o projeto. Esse apoio ajuda a manter um trabalho independente de educação científica, com profundidade, clareza e compromisso editorial consistente.
Apoie esta iniciativa
Chave Pix: contato@aprendendobio.com.br
Ou escaneie o QR Code abaixo com o app do seu banco.

Obrigado por apoiar a educação científica com propósito! (saiba mais)